전신경화증은 손, 발, 피부, 전신의 여러 장기가 딱딱해 지는 섬유증이 발생한다. 내부 장기의 광범위한 섬유화가 특징인데, 폐 섬유화가 진행됐을 때 적절히 치료받지 못하면 사망에 이를 수 있지만 현재까지 뚜렷한 치료 약물이 없었다.
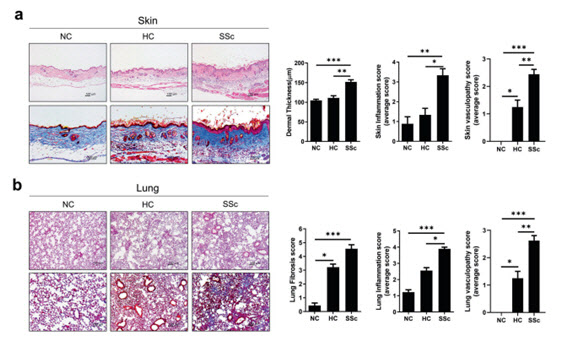
박성환·조미라 교수팀은 면역력이 결핍된 동물에 전신경화증 환자와 정상인의 혈액을 주입한 결과, 동물의 피부와 폐 조직에서 주요 면역세포인 사람의 T 세포와 B 세포를 확인했다. 특히 전신경화증 환자에게서 증가하는 지표인 자가항체 (anti-ETAR ; endothelin-1 type A receptor)가 정상인 동물 대비 전신경화증 모델동물에서 증가, 환자의 면역 체계가 동물모델에 반영된 것을 확인했다.
면역력이 결핍된 동물에 전신경화증 환자 혈액 면역세포를 이식한 결과, 자가면역 질환을 가진 사람의 세포(면역림프구)가 동물 조직에 자리 잡고 생착한 것이다. 이후 동물 피부와 폐 조직이 딱딱해 지는 섬유화를 직접 확인하여, 자가면역증 환자의 섬유화를 예측할 수 있는 동물모델로 입증됐다.
이후 동물 모델에 섬유화를 유도하는 사이토카인 억제 약물이나 섬유화가 진행되는 정도를 조절하는 신호 조절 약물을 투여한 결과, 면역세포 섬유화 진행이 감소되는 것을 확인하여, 전신경화증의 약물 효과를 확인하는데 적절한 동물모델임을 다시 한번 확인했다.
조미라 교수는 “환자의 면역체계가 이식된 마우스에 TH17 세포 조절 또는 섬유화 신호 분자를 조절하는 후보약물을 처리하거나 이들을 직접 억제하는 항체의약품을 처리하였을 때 약물의 치료효력을 정확하게 판단할수 있었다. 따라서 인간 항체를 대상으로 전임상 동물모델에서 평가가 정확히 이루어지지 못하는 문제점도 해결한 환자 전임상 모델을 구축한 것”이라며 연구의 의미를 설명했다.
이번 연구 결과는 세계적인 학술지인 실험 및 분자의학회지 (Experimental & Molecular Medicine)에 실렸다.
|








![[포토]현세린,정확한 임팩트](https://spnimage.edaily.co.kr/images/Photo/files/NP/S/2024/11/PS24110100215t.jpg)
![[포토] '트릭 오어 트릿' 진행하는 바이든 대통령 부부](https://image.edaily.co.kr/images/Photo/files/NP/S/2024/10/PS24103102211t.jpg)
![[포토] 송민혁 '이글 2개, 버디7개 잡은 날'](https://spnimage.edaily.co.kr/images/Photo/files/NP/S/2024/10/PS24103100152t.jpg)
![[포토]치솟던 배춧값 대폭 하락…"물량 충분해"](https://image.edaily.co.kr/images/Photo/files/NP/S/2024/10/PS24103101370t.jpg)
![[포토]삼성전자 반도체 영업익 4조](https://image.edaily.co.kr/images/Photo/files/NP/S/2024/10/PS24103101369t.jpg)
![[포토]하모니카 연주가 이윤석의 연주](https://image.edaily.co.kr/images/Photo/files/NP/S/2024/10/PS24103101230t.jpg)
![[포토]민통선 주민들 트랙터 시위](https://image.edaily.co.kr/images/Photo/files/NP/S/2024/10/PS24103101122t.jpg)
![[포토] 서울시예산안 설명하는 오세훈 시장](https://image.edaily.co.kr/images/Photo/files/NP/S/2024/10/PS24103100890t.jpg)
![[포토] 벤틀리모터스코리아, '더 뉴 컨티넨탈 GT 스피드' 공개](https://image.edaily.co.kr/images/Photo/files/NP/S/2024/10/PS24103100418t.jpg)
![[포토] 2024 서울 문화원 엑스포](https://image.edaily.co.kr/images/Photo/files/NP/S/2024/10/PS24103001770t.jpg)

![[포토]이가영,정상을 바라본다](https://spnimage.edaily.co.kr/images/Photo/files/NP/S/2024/11/PS24110100331t.jpg)
![[단독]대출 74%가 담보·보증대출…위험 피하는 은행](https://image.edaily.co.kr/images/Photo/files/NP/S/2024/11/PS24110100154b.jpg)

